Nieuwe wet zorg en dwang
(bijgewerkt op 18 november 2022)

De Wet zorg en dwang (Wzd) vervangt in de ouderen- en de gehandicaptenzorg de wet BOPZ. De nieuwe wet beschermt mensen met een psychogeriatrische aandoening (zoals dementie) of een verstandelijke beperking tegen onnodige onvrijwillige zorg, fysieke vrijheidsbeperking en gedragsbeïnvloedende medicijnen. Uitgangspunt is ‘Nee, tenzij’.
Het Besluit zorg en dwang psychogeriatrische en verstandelijk gehandicapte cliënten’ (Bzd), regelt dat onvrijwillig zorg ook mogelijk wordt op andere plekken dan verpleeghuizen waar gedwongen opnames mogelijk zijn. Met dit besluit is de Wzd ook van toepassing in andere woonzorgcentra, thuis en in dagbesteding, maar dan wel met extra zorgvuldigheidseisen.
De Wzd en het Bzd traden in werking op 1 januari 2020.
Hieronder de hoofdpunten van de Wzd en het Bzd voor mensen met dementie op een rij.
Wat en wie valt er onder de Wzd?
In ons land mag professionele zorg in principe alleen op vrijwillige basis worden gegeven. Dus alleen als de cliënt ermee instemt (bij wilsonbekwaamheid diens vertegenwoordiger) én tijdens de uitvoering geen tekenen van verzet toont.
Uitzonderingen worden bij wet geregeld. De Wzd en het Bzd maken onvrijwillige zorg mogelijk voor mensen die dementie of een aanverwante aandoening hebben (diagnose van een terzake deskundig arts) en daarvoor professionele zorg nodig hebben. Het maakt niet uit of het om zorg uit de WLZ gaat, of de Wmo of zorgverzekeringswet.
Aan dementie verwante aandoeningen zijn, aldus een aanvullende wettelijke regeling; Korsakov, Huntington of niet-aangeboren hersenletsels (NAH), tenminste als deze aandoening leidt tot gedragsproblemen of regieverlies en een zorgbehoefte die vergelijkbaar is met die bij dementie. Anders valt onvrijwillige zorg voor mensen met Korsakov en Huntington onder de WvGGZ.
Bij de Eerste Kamer ligt een voorstel om ook andere mensen meteen psychische stoornis onder de Wzd te kunnen laten vallen. Lees er hier meer over.
Onvrijwillige zorg
De Wzd en het Bzd beschermen mensen tegen onnodige onvrijwillige zorg. De Wzd onderscheidt 9 categorieën van onvrijwillige zorg, maar die zijn alleen relevant voor de registratie. Onder onvrijwillige zorg wordt in de Wzd en het Bzd namelijk verstaan: alle zorg waarmee de cliënt (bij wilsonbekwaamheid diens vertegenwoordiger) niet instemt en alle zorg waarbij de cliënt bij de uitvoering blijk geeft van verzet.
Als de cliënt terzake wilsonbekwaam is, wordt met onvrijwillige zorg gelijkgesteld (dus ook als cliënt en/of diens vertegenwoordiger zich niet verzet):
- Gedragsbeïnvloedende medicijnen (psychofarmaca) als die niet binnen de geldende professionele richtlijnen worden gegeven.
Voor psychische problemen die tijdens de dementie zijn ontstaan, geldt in de regel de Richtlijn Probleemgedrag bij dementie, van Verenso / NIP. - Insluiting of andere beperking van de lichamelijke bewegingsvrijheid.
Onder beperking van de bewegingsvrijheid wordt verstaan: maatregelen die tot gevolg hebben dat de cliënt zich niet kan verplaatsen of bewegen zoals hij wil. Hierbij gaat het niet om het doel waarvoor het middel wordt ingezet, maar het effect ervan voor de cliënt.
Bijvoorbeeld: een cliënt die terzake wilsonbekwaam is, krijgt een rolstoelband voor een betere zithouding (doel). Kan de cliënt nog lopen maar is hij niet in staat de gordel zelf af te doen, dan is er sprake van vrijheidsbeperking. Is hij wel in staat om de gordel zelf af te doen, of kan hij überhaupt niet meer staan en lopen, dan is er geen sprake van vrijheidsbeperking.
Onder beperking van de bewegingsvrijheid valt ook als een cliënt op een gesloten afdeling of achter een gesloten voordeur moet verblijven. Of als hij een locatie niet zelfstandig mag verlaten, omdat de voordeur op slot zit. Of dat hij altijd eerst toestemming moet vragen om naar buiten te mogen. In de woonomgeving moeten deuren dus open zijn en mogen zij alleen op individuele indicatie voor cliënten gesloten worden. Open deurenbeleid vraagt in de meeste zorginstellingen wel om een cultuurverandering en zorgtechnologie om zogeheten ‘leefcirkels’ in de richten en het ministerie heeft hier nog geen beleid voor ontwikkeld.
Algemene huisregels die volgens maatschappelijk aanvaarde standaarden gebruikelijk zijn, beschouwt de Wzd niet als onvrijwillige zorg of beperking van de bewegingsvrijheid.
Gebruik van separeerruimtes is – net als binnen de oude BOPZ - niet toegestaan bij mensen met een psychogeriatrische aandoening.
Dit en meer is te lezen in de Factsheet Onvrijwillige zorg in de Wet zorg en dwang.
Wilsonbekwaamheid wordt per situatie beoordeeld
Wilsonbekwaam betekent dat iemand:
- De informatie over zijn zorg en/of behandeling niet kan begrijpen en afwegen.
- Niet begrijpt wat de gevolgen van zijn besluit zijn.
- En/of geen besluit kan nemen.
Of iemand wilsonbekwaam is, kan per situatie verschillen. Zo kan iemand soms nog wel beslissen over wat hij wel of niet wil eten, maar niet meer over zijn zorg of behandeling. Daarom spreekt de Wzd ook van wilsonbekwaamheid ‘ter zake’. Of iemand m.b.t een bepaalde kwestie wilsonbekwaam is, wordt beoordeeld door een deskundige (niet zijnde de behandelend arts), na overleg met de cliëntvertegenwoordiger, gericht op overeenstemming. Als zij het niet eens worden dan hakt een onafhankelijke BIG-geregistreerde deskundige de knoop door. Er wordt gesproken over een reparatiewet die deze rollen zal verhelderen en vereenvoudigen.
Op de website Goed vertegenwoordigd staat een stappenplan voor het beoordelen van wilsonbekwaamheid.
Zie hier de notitie ‘Beleidstandpunt Wet zorg en dwang en wils(on)bekwaamheid’ die VWS opstelde n.a.v. vragen uit het veld.
Nee, tenzij
Wat zijn de belangrijkste regels? De Wzd heeft een heel eenvoudig uitgangspunt: onvrijwillige zorg mag niet, behalve als er anders 'ernstig nadeel' dreigt en er geen andere oplossingen zijn om dat te bestrijden. ‘Nee, tenzij...’ dus. Daarbij moet de gekozen oplossing in de praktijk ook blijken te werken en in verhouding staan tot het nadeel dat bestreden wordt. En er moet worden gezocht naar oplossingen die voor de cliënt de minste nadelen hebben.
a) Ernstig nadeel
Onder 'ernstig nadeel' wordt in de Wzd kortweg verstaan:
- De veiligheid van de cliënt of anderen wordt bedreigd
- Er dreigt ernstige schade of verwaarlozing
- Het gedrag van de cliënt is zo hinderlijk dat het agressie van anderen oproept.
b) Stappenplan
Hoe bepaal je óf en welke onvrijwillige zorg nodig is? Hiervoor schrijft de Wzd in artikel 10 een stappenplan voor, waarmee zorgverleners onderzoeken wat het probleem is, waar het vandaan komt en welke oplossingen daarvoor mogelijk zijn. Dit stappenplan kent een inhoudelijke kant (professioneel wegingskader) en een procedurele kant (zorgvuldigheidseisen).
De inhoud (professioneel wegingskader):
Het probleem:
- Wat is het probleem precies? Voor wie is het een probleem en hoe ernstig is het probleem voor diegene(n)?
- Wanneer doet het probleem zich precies voor?
- Waar kan het probleem vandaan komen? Zijn er dingen die het uitlokken of verergeren? Dingen in de persoon van de cliënt bijvoorbeeld (zoals pijn, angst, onvervulde behoeften, niet begrijpen van dingen, persoonlijkheid etc.), de daginvulling, of dingen in de omgeving, zoals de leefruimte of het gedrag van andere mensen?
De oplossingen:
- Wat zijn oplossingsmogelijkheden?
- Welke oplossing grijpt voor deze persoon het minst in op zijn vrijheid en levenskwaliteit?
- Wat zijn de nadelige effecten voor de persoon en hoe kunnen deze zo veel mogelijk worden weggenomen?
- Hoe kan er aan afbouw gewerkt worden?
Dit professioneel wegingskader is in feite niets anders dan regulier professioneel handelen en gelijk aan de kern van de jongste ‘Richtlijn Probleemgedrag bij mensen met dementie’. Het CCE maakte een animatiefilmpje over deze manier van kijken.
De procedure (zorgvuldigheidseisen):
Als onvrijwillige zorg wordt overwogen, moet de zorgverantwoordelijke de situatie bespreken aan de hand van bovenstaande vragen, met de cliënt(vertegenwoordiger) en minstens één deskundige van een andere relevante discipline. Voor medische zorg en fysieke vrijheidsbeperking is altijd toestemming van de behandelend arts nodig.
Als tot onvrijwillige zorg wordt besloten en het lukt niet om deze binnen max. 3 maanden af te bouwen is er weer multidisciplinair overleg nodig, deze keer met een deskundige erbij die niet betrokken is bij de zorg voor de cliënt. Als er dan weer tot een vorm van onvrijwillige zorg wordt besloten, spreken ze daarvoor weer een termijn van max. 3 maanden af.
Mocht het binnen deze tweede termijn wederom niet lukken om de onvrijwillige zorg af te bouwen, dan vraagt de zorgverantwoordelijke aan een onafhankelijke externe deskundige om met een frisse blik naar de situatie te kijken. Na het advies van deze externe deskundige moet de noodzaak en werkzaamheid van de onvrijwillige zorg telkens elke zes maanden opnieuw worden beoordeeld.
Noot:
Voor acute situaties is er een verkorte route: dan kan de behandelend arts onvrijwillige zorg inzetten zonder veel overleg (voor maximaal twee weken).
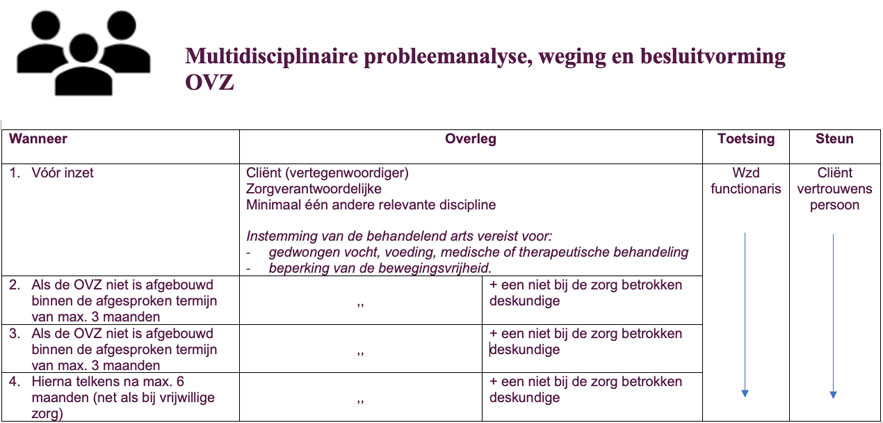
Op 28 september 2021 nam de Eerste Kamer de ‘Reparatiewet’ aan, waarmee de eis is vervallen dat de niet bij de zorg betrokken deskundige bij stap 3 ‘extern’ moet zijn. Lees meer over de reparatiewet.
ActiZ heeft een animatiefilm laten maken over de procedure. Bekijk de video hier.
c) Aanvullende zorgvuldigheidseisen voor ambulante zorg
Voor zorg thuis, de dagbesteding, of in woonzorgcentra zonder gedwongen-opnamemogelijkheden (tezamen ‘ambulante zorg’ genoemd) regelt Besluit zorg en dwang psychogeriatrische en verstandelijk gehandicapte cliënten aanvullende zorgvuldigheidseisen. Deze houden in dat bij ambulante onvrijwillige zorg altijd moet worden gewogen of de woonsituatie nog geschikt is voor de noodzakelijke zorg, of dat een verpleeghuis nodig is. En als voor ambulante onvrijwillige zorg wordt gekozen, moet er worden besproken en vastgelegd:
- Hoe bij de uitvoering ervan toezicht wordt gehouden op de veiligheid van de cliënt
- Hoeveel zorgverleners erbij aanwezig moeten zijn
- Hoe geregeld is dat een ter zake deskundige zorgverlener voor de cliënt of diens naasten bereikbaar is voor vragen.
De zorgaanbieder neemt verantwoordelijkheid als hij (onvrijwillige) zorg in het zorgplan opneemt, ook als die door naasten wordt gegeven. De zorgaanbieder moet zich er van vergewissen dat de persoon aan wie de onvrijwillige zorg wordt overgelaten in staat is die taak uit te oefenen en de consequenties te overzien. Als een mantelzorger in de privésfeer, buiten het zorgplan, vrijheidsbeperkingen toepast valt dit niet onder de verantwoordelijkheid van de zorgaanbieder.
d) Geen recht
Onvrijwillige zorg is geen afdwingbaar recht. Zorginstellingen zijn niet verplicht om onvrijwillige zorg te bieden, ze mógen het onder bepaalde condities. Elke zorginstelling die onvrijwillige zorg wil kunnen bieden, moet hiervoor gericht beleid hebben.
Wie is waarvoor verantwoordelijk?
‘Zorgverantwoordelijke’
Dit is degene die verantwoordelijk is voor het zorgplan en het overleg over de onvrijwillige zorg. In de wet staat dat dit een arts kan zijn of iemand uit een andere categorie van deskundigen die de minister aanwijst. Met de Regeling zorg en dwang psychogeriatrische en verstandelijk gehandicapte cliënten is bepaald dat ook VIG-ers, persoonlijk begeleiders en andere beroepsgroepen vanaf niveau 3 zorgverantwoordelijke kunnen zijn. Zie hier het ‘Profiel zorgverantwoordelijke’ dat de beroeps- en brancheorganisaties in opdracht van VWS opstelden als handreiking voor het veld (20-1-2020).
Wzd-functionaris
Zorginstellingen die de mogelijkheid van onvrijwillige zorg willen hebben, moeten een Wzd-functionaris hebben. Dit kan een ter zake deskundige arts of GZ-psycholoog zijn. De Wzd-functionaris is binnen de organisatie eindverantwoordelijk voor de onvrijwillige zorg en moet erop toezien dat altijd de minst ingrijpende vorm van onvrijwillige zorg wordt ingezet. Hij /zij is ook verantwoordelijk voor de algemene gang van zaken m.b.t. onvrijwillige zorg binnen de organisatie. Als de Wzd-functionaris zelf geen arts is, mag deze m.b.t. vocht, voeding, medische zorg en vrijheidsbeperking alleen aanwijzingen geven na overleg en instemming van een niet bij de zorg betrokken arts.
Cliëntenvertrouwenspersoon
Elke zorginstelling die onvrijwillige zorg wil kunnen bieden, moet een onafhankelijke cliëntenvertrouwenspersoon hebben. Deze heeft tot taak om de cliënt(vertegenwoordiger) op diens verzoek advies en bijstand te verlenen in aangelegenheden die samenhangen met onvrijwillige zorg, de opname, of de klachtenprocedure. Zorginstellingen moeten ervoor zorgen dat cliënten(vertegenwoordigers) goed weten en begrijpen dat ze terecht kunnen bij een cliëntenvertrouwenspersoon.
Daarnaast moet de cliëntenvertrouwenspersoon het aan de inspectie melden als er tekortkomingen zijn in de structuur of de uitvoering van onvrijwillige zorg of onvrijwillige opname.
De cliëntenvertrouwenspersoon is onafhankelijk van de zorgaanbieder, de Wzd-functionaris, de zorgverantwoordelijke en het CIZ. En hij/zij moet ruime professionele ervaring en deskundigheid hebben m.b.t. de zorgbehoeften van mensen met een psychogeriatrische aandoening en met methoden voor vraag- en probleemherkenning bij deze cliënten
Op dit moment wordt er door veldpartijen gewerkt aan een landelijke functiebeschrijving en financiering. Met subsidie van het ministerie van VWS werd intussen al het ‘Kwaliteitskader cliëntenvertrouwenspersoon in de Wet zorg en dwang’ ontwikkeld o.l.v. Beroepsvereniging Vertrouwenspersonen Zorg en Stichting Raad op Maat en m.m.v. een aantal andere organisaties. Dit kwaliteitskader bestaat uit een visie op het werk van de cliëntenvertrouwenspersoon in de Wzd, een taak-functieomschrijving, gedragsregels, competenties, opleiding voor de cliëntenvertrouwenspersoon in de Wzd en een inschatting van het aantal uren dat de cliëntenvertrouwenspersoon nodig heeft om te werken vanuit dit kwaliteitskader.
In het voorstel tot wetswijziging van 9 mei 2019 heeft de minister opgenomen dat zorginstellingen ervoor moeten zorgen dat cliënten(vertegenwoordigers) goed weten en begrijpen dat ze terecht kunnen bij een cliëntenvertrouwenspersoon.
Onafhankelijke deskundige
Deze moet met een frisse blik naar de situatie kijken, als het niet is gelukt om de onvrijwillige zorg binnen de termijn van max. 6 maanden af te bouwen. Wie kan de rol van onafhankelijke deskundige vervullen? Voor de PG kan dit een Specialist ouderengeneeskunde, psychiater, gezondheidspsycholoog of verpleegkundige zijn die aantoonbare ervaring heeft met het voorkomen en afbouwen van onvrijwillige zorg in de PG.
Stand van zaken
De Wzd en het Bzd gingen in op 1 januari 2020. Het eerste jaar was een overgangsjaar om de praktijk goed in te regelen en ermee te leren werken.
Aanpassingen
De nieuwe wet werd van begin af aan door meerdere partijen als ingewikkeld ervaren en is intussen al twee keer aangepast met zogeheten ‘reparatiewetten’. Deze aanpassingen zijn verwerkt in de informatie op deze pagina.
Afgesproken werd dat de evaluatie eerder dan normaal bij nieuwe wetten zou worden geëvalueerd. In oktober 2022 werd de eerste evaluatie afgerond. Hoofdconclusie in de evaluatie is dat de implementatie van de Wzd op gang is gekomen, maar op tal van punten nog moeizaam verloopt. De onderzoekers adviseren om de regels van de Wzd te vereenvoudigen en het ministerie van VWS is al begonnen om de aanbevelingen uit te werken. Lees hier alles over de wetsevaluatie.
Toetsingskader van de inspectie
In september 2022 publiceerde de Inspectie Gezondheidszorg en Jeugd (IGJ) de normen waarop zij zorginstellingen volgend jaar gaat toetsen bij hun uitvoering van de Wzd. Dit ‘Toetsingskader onvrijwillige zorg’ is te vinden op de website van de inspectie.
Corona en de Wzd
Om bewoners, medewerkers en bezoekers te beschermen tegen een mogelijke infectie met COVID-19, mogen verpleeghuizen maatregelen invoeren die vrijheidsbeperkend zijn. Hoe dat zich verhoudt tot de Wzd is te lezen op de website dwangindezorg.nl van het ministerie van VWS .
Implementatie-ondersteuning
Is uw organisatie klaar om de geest van de Wzd steeds beter in praktijk te brengen? ‘Zorg voor vrijheid & veiligheid voor mensen met dementie’ is al sinds 2007 een van IDé’s speerpunten en IDé ondersteunt zorgorganisaties met scholingen en interactieve beleidsontwikkeling rond vrijheid & veiligheid en de Wzd.
IDé: voorlichtingsmateriaal
Hoe informeren we medewerkers over de Wet zorg en dwang en de betekenis ervan voor de dagelijkse zorg? Naast scholing en dialoogbijeenkomsten ontwikkelde IDé hiervoor twee factsheets. Helder van toon en de geest van de wet Zorg voor vrijheid en veiligheid centraal.
Wzd in een oogopslag
Wat is ‘onvrijwillige zorg’ en wat houdt het ‘Nee, tenzij’ principe in? Het staat op dit kleine kaartje, om de voorlichting over de Wzd te ondersteunen.
Wzd stappenplan voor de zorgpraktijk
Gebruiksvriendelijke weergave van het Wzd-stappenplan, die helder onderscheid maakt tussen de inhoudelijke, procedurele en registratiekant ervan.
Beide uitgaven zijn bewerkingen van eerdere uitgaven.
Praktische tips Vrijheid en veiligheid bij dementie
Brochure met tips voor het voorkomen of verhelpen van problemen waar onvrijwillige zorg makkelijk om de hoek komt kijken. Onderdeel van de Dialoogbijeenkomsten Vrijheid & veiligheid bij dementie van IDé, Alzheimer NL en LOC.
ActiZ Toolkit voor zorginstellingen
Diverse instrumenten om zorgorganisaties te helpen bij de implementatie. In de loop van de tijd zullen hieraan nieuwe handreikingen worden toegevoegd.
Alternatievenbundel Vilans
Naslagwerk voor het vinden van oplossingen rond vrijheid en veiligheid.
Handreiking ‘Kwetsbare ouderen thuis’
Dertien landelijke organisaties ontwikkelden samen deze handreiking voor goede samenwerking tussen zorg- en hulpverleners in de cure, care en het sociaal domein bij thuiswonende ouderen. Handig bij de implementatie van de Wet zorg en dwang.
Handreiking Wet zorg en dwang in het onderwijs
Vijf landelijke organisaties ontwikkelden in opdracht van het ministerie van VWS een handreiking waarin wordt uitgelegd wat de Wet zorg en dwang betekent voor de leerlingenzorg in het onderwijs. Dit met het oog op leerlingen met een verstandelijke beperkingen die onder de Wzd vallen.
Handreiking Wet zorg en dwang in ziekenhuizen en revalidatiecentra
Een aantal landelijke organisaties ontwikkelden in opdracht van het ministerie van VWS een handreiking die uitlegt hoe ziekenhuizen en revalidatiecentra de Wzd moeten toepassen. Uitgangspunt is dat een bestaand zorgplan waarin onvrijwillige zorg is opgenomen, aan het ziekenhuis wordt meegegeven bij opname van de patiënt. In het ziekenhuis moet vervolgens worden beoordeeld of het zorgplan daar kan worden uitgevoerd. In een situatie waarin het zorgplan niet voorziet, of in de situatie waarin het uitvoeren van het zorgplan bij het verlenen van goede zorg niet mogelijk is, kan van het zorgplan worden afgeweken.
Verpleegkundige richtlijn onvrijwillige zorg
In november 2019 startte de Academische Werkplaats Ouderen Zuid-Limburg met het ontwikkelen van een landelijke verpleegkundige richtlijn onvrijwillige zorg. Tilburg University en UMC Amsterdam doen mee. De beroepsvereniging V&VN en ZonMW zijn de opdrachtgevers.
Wetstekst, regelingen en beleid
- Op de VWS-website dwangindezorg staan alle officiële publicaties van het ministerie: wetstekst en overige publicaties, voornemens en standpunten. Op deze pagina is de wetstekst te vinden.
- De brancheorganisaties ActiZ en VGN maakten samen met VWS de Handreiking ‘Wzd voor zorgaanbieders’.
- Zie hier de ‘Factsheet Onvrijwillige zorg in de Wet zorg en dwang' die VWS opstelde n.a.v. vragen uit het veld.
- Het ministerie van VWS legt in dit animatiefilmpje op eenvoudige wijze het doel en de principes van de Wzd uit.
Vragen?
Het Informatiepunt Dwang in de zorg van het ministerie van VWS geeft algemene informatie over de wetgeving. Voor vragen over de wet kunt u per mail terecht bij https://www.dwangindezorg.nl/contact.
Noot
Dit artikel is met de grootst mogelijke zorg samengesteld en voor het laatst bijgewerkt in november 2022.
